II ។ នីតិវិធីវះកាត់
ការបាក់ឆ្អឹងដ៏ខ្លាំងក្លាគឺបណ្តាលមកពីការប៉ះទង្គិចផ្លូវចិត្ត (ឧទាហរណ៍ការដួលរលំ) ឬកម្លាំងដោយប្រយោល (ឧទាហរណ៍ការបង្វិលឬសាច់ដុំទាញ) ។
III ។ ការស្តារនីតិសម្បទាក្រោយ op
ចំណាត់ថ្នាក់ AO នេះបានបែងចែកការបាក់ឆ្អឹងដ៏ប្លែកជាបីប្រភេទសំខាន់ៗគឺ A, B និង C ។
IV ។ លទ្ធផលនៃការសិក្សា
ការប្រព្រឹត្ដវះកាត់ដើរតាមគោលការណ៍អេអូ: ការកាត់បន្ថយកាយវិភាគសាស្ត្រការជួសជុលមានស្ថេរភាពនិងការស្តារនីតិសម្បទាមុនពេលកំណត់។
vi ។ ការបិរេកាហ
CZMeditech ផ្តល់ជូននូវម៉ូដែលចំនួន 3 ម៉ូដែល: សញ្ញាប័ត្រ (01.1107), បន្ទាប់ (5100-17) និងបន្ទះ Medial (5100-18) ។
វី។ ការបហ្ចប់
ការប្រព្រឹត្ដវះកាត់ដើរតាមគោលការណ៍អេអូ: ការកាត់បន្ថយកាយវិភាគសាស្ត្រការជួសជុលមានស្ថេរភាពនិងការស្តារនីតិសម្បទាមុនពេលកំណត់។
ការបាក់ឆ្អឹងយ៉ាងខ្លាំងគឺជារឿងធម្មតាហើយការព្យាបាលបែបប្រពៃណីមានដែនកំណត់
ការបាក់ឆ្អឹង Tibial ដាច់ឆ្ងាយគឺជាប្រភេទទូទៅនៃការបាក់អីវ៉ាន់ទាប។ ការព្យាបាលបែបបុរាណដូចជាការចាក់សោចាននិងអង់តែន intoutherlyaillys នីមួយៗមានគុណវិបត្តិរបស់ពួកគេ។ ចានចាក់សោអាចបណ្តាលឱ្យមានការឆ្លងក្រោយក្រោយឬមានជំងឺសរសៃប្រសាទទន់ការជាសះស្បើយយូរ។ ទោះបីជាដែកគោលអង់តែភ្ជាប់គឺជាការរាតត្បាតយ៉ាងតិចក៏ដោយក៏ពួកគេអាចធ្វើឱ្យខូចសន្លាក់ជង្គង់បណ្តាលឱ្យឈឺចាប់និងកាន់ហានិភ័យនៃការជួសជុលមិនគ្រប់គ្រាន់ឬ Malalignment ដែលរារាំងការងើបឡើងវិញ។
ចាក់សោចាន:
ការខូចខាតជាលិកាទន់គួរឱ្យកត់សម្គាល់អត្រាឆ្លងខ្ពស់ការជាសះស្បើយជាយូរមកហើយ
ក្រចកអង់តែភ្ជាប់:
ហានិភ័យនៃការរងរបួសសន្លាក់ជង្គង់ការជួសជុលមិនគ្រប់គ្រាន់ងាយនឹងធ្វើឱ្យមានជំងឺគ្រុនចាញ់
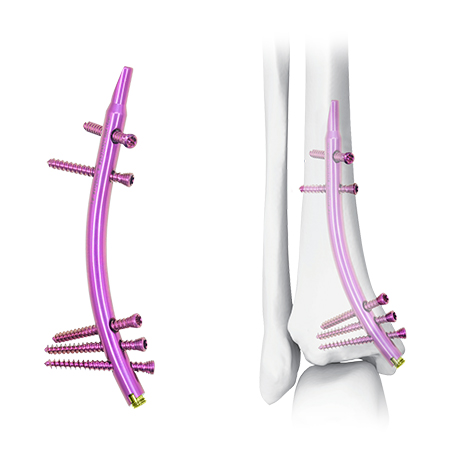
ដំណោះស្រាយថ្មី: ក្រចក Tibial តែមួយ (DTN)
ជម្រើសនៃការប្រលោមលោកប្រលោមលោក - Stibial Tibial (DTN) - ធ្វើឱ្យទស្សនវិស័យថ្មីមួយសម្រាប់ការគ្រប់គ្រងការបាក់ឆ្អឹងដ៏លំបាកដែលមានការរចនាដែលបានថយចុះដ៏ពិសេសរបស់វា។
ការរចនាបញ្ចូលបញ្ចូលឡើងវិញផ្តល់នូវវិធីសាស្រ្តថ្មីមួយ

ទីតាំងអ្នកជម្ងឺនិងការរៀបចំការកាត់បន្ថយ
អ្នកជំងឺត្រូវបានដាក់នៅទីតាំង Supine ។ ការបាក់ឆ្អឹងដែលត្រូវបានផ្លាស់ប្តូរគួរតែត្រូវបានកាត់បន្ថយដោយដៃ; បើចាំបាច់ប្រើកម្លាំងកាត់បន្ថយដើម្បីជួយមុនពេលបញ្ចូល DTN ។ ប្រសិនបើមានការប្រេះស្រេដែលមានភ្ជាប់មកជាមួយការតុបតែងសរសៃរាងត្រឹមត្រូវអាចជួយកាត់បន្ថយការកាត់បន្ថយធ្មេញ។ ការបាក់ឆ្អឹងនៅក្បែរ Fibular អាចនឹងមានស្ថេរភាពជាមួយនឹងក្រចកដែលមាន intriamhullary ។ ចំពោះការបាក់ឆ្អឹងនៅជុំវិញកជើងការកាត់បន្ថយកាយវិភាគសាស្ត្រការកាត់បន្ថយកាយវិភាគសាស្ត្រនិងការជួសជុលសរសៃឈាមរបស់សរសៃប្រសាទគួរតែមានមុនការកាត់បន្ថយជំងឺរលាកទងសួតដើម្បីចៀសវាង Malalignment ។ នៅក្នុងការបាក់ឆ្អឹងបើកចំហជាមួយនឹងការជួសជុលខាងក្រៅដែលមានស្រាប់ក្រចកអាចត្រូវបានបញ្ចូលខណៈពេលដែលរក្សាឧបករណ៍ជួសជុលដើម្បីទទួលបានការកាត់បន្ថយ។
ជំហរគាំទ្រការប្រើប្រាស់កម្លាំងកាត់បន្ថយប្រសិនបើចាំបាច់
ផ្តល់អាទិភាពដល់ការគ្រប់គ្រងការបាក់ឆ្អឹងរបស់សរសៃនឹងធានាបាននូវការកាត់បន្ថយធ្មេញ
បែបបទបញ្ចូល DTN
ការវះកាត់បណ្តោយ 2-3 ស។ មត្រូវបានធ្វើឡើងនៅចុងនៃ malleolus មេដាយដើម្បីបង្ហាញពីសរសៃចងសសរពិសេស។ មគ្គុទេសក៍មគ្គុទេសក៍ត្រូវបានបញ្ចូលនៅឬមានមេដាយបន្តិចទៅចុងនៃ malleolus (រូបភាពទី 2 អា), 4-5 ម។ មពីផ្ទៃ art art artularular ។ ទិដ្ឋភាពក្រោយបង្ហាញការបញ្ចូលតាមរយៈចង្អូរ Intercontylar (រូបភាពទី 2 ខ) ជៀសវាងការខូចខាតដល់សាច់ដុំ tibialis ក្រោយ។ ញែកសរសៃចងសើសលោងដែលមិនត្រឹមត្រូវបន្ទាប់មកប្រើកាំបិតដើម្បីពង្រីកប្រឡាយ Medullary រហូតដល់តំបន់ Metaphyseal (FITAHSEAL) ។ យកឆ្អឹងវៃឆ្លាតចេញនៅជិត Cortex Medial Medial Medial ដើម្បីបញ្ចូលក្រចក (រូបភាពទី 2D) ។ បញ្ចូលក្រចកសាកល្បងដើម្បីបញ្ជាក់ទំហំ DTN (រូបភាពទី 2 អ៊ី) ។ ជៀសវាងការញញួរឬការបង្វិលខ្លាំងពេកដើម្បីការពារការបាក់ឆ្អឹង Malleolol Medial Medial Medial ។ លៃតម្រូវជំរៅក្រចកដើម្បីធានាថាវីសដាច់ស្រយាលមិនបញ្ចូលកន្លែងចតខោអាវកជើងឬកន្លែងបាក់ឆ្អឹងទេ។ ការជួសជុលត្រូវបានសម្រេចជាមួយនឹងវីសដែលមានលក្ខណៈទូលំទូលាយគឺមានលក្ខណៈទូលំទូលាយនិងនៅជិតគ្នា។
ការវះកាត់:
ការកាត់បណ្តោយនៅចុង malleolus មេដាយ
មគ្គុទ្ទេសមមៈទីតាំង:
4-5 មមពីផ្ទៃរួមគ្នា
ការបង្កើតនិងក្រចកសាកល្បង:
រលាបរហូតដល់ Metaphysis, បញ្ជាក់ទំហំក្រចក
ការបញ្ចូលក្រចក:
ជៀសវាងការញញួរ, លៃតម្រូវជម្រៅដើម្បីការពារសន្លាក់
ការជួសជុល:
វីសអ៊ិនធឺរណែតធ្វើឱ្យមានលក្ខណៈទូលំទូលាយហើយនៅជិតឡាន

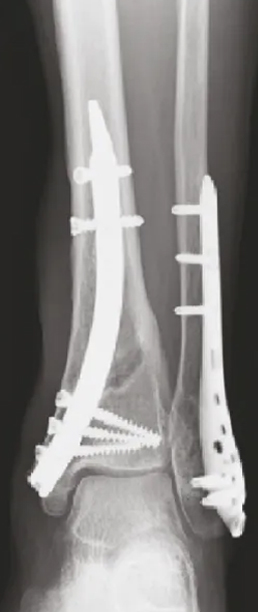
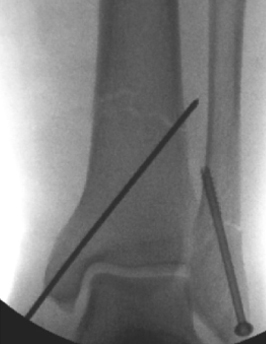
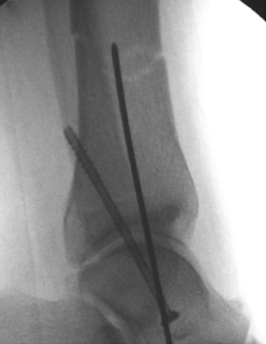

ទំនាក់ទំនងរបស់កជើងកជើងកជើងកជើងកជើងកជើងកជើងកជើងមេត្តាករុចាំងត្រូវបានអនុញ្ញាតឱ្យ
មានទម្ងន់ដែលមិនមានទំងន់សម្រាប់វឌ្ឍនភាពរយៈពេល 4-6 សប្តាហ៍
រហូតដល់ការទម្ងន់ពេញរវាងសប្តាហ៍ទី 8-12 ខណៈពេលដែលការត្រួតពិនិត្យការបង្កើតការហៅទូរស័ព្ទនិងការឈឺចាប់សកម្មភាពរួមគ្នាកជើងកជើងចាប់ផ្តើមភ្លាមៗបន្ទាប់ពីវះកាត់
ជៀសវាងការទម្ងន់មានទំងន់សម្រាប់ 4-6 សប្តាហ៍
ការផ្លាស់ប្តូរបន្តិចបន្តួចទៅទម្ងន់ពេញទំងន់ 8-12 សប្តាហ៍
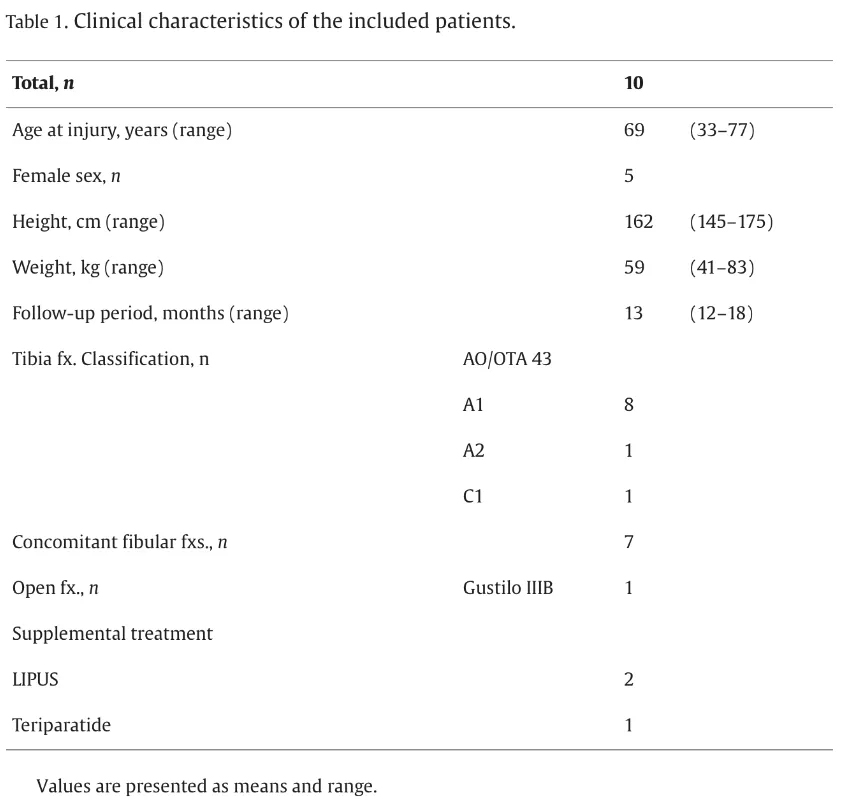
តាមដានអ្នកជំងឺ 10 នាក់
ការសិក្សាមួយបានតាមដានអ្នកជំងឺ 10 នាក់ (តារាងទី 1) ។ 3 ខែក្រោយ 3 ករណី 7 ករណីបានជាសះស្បើយ។ អ្នកជំងឺទាំងអស់ទទួលបានការជាសះស្បើយក្នុងរយៈពេល 6 ខែ។ ករណីមួយនៃការខូចទ្រង់ទ្រាយនៃ varus និងការខូចទ្រង់ទ្រាយឡើងវិញបានកើតឡើង។ មិនបាត់បង់ការកាត់បន្ថយការកាត់បន្ថយការឆ្លងមេរោគផលវិបាកទាក់ទងនឹងការផ្សាំឬការរងរបួសរបស់ IATregenic ត្រូវបានគេសង្កេតឃើញ (តារាងទី 2) ។
7 ករណីបានជាសះស្បើយក្នុងរយៈពេល 3 ខែ; ទាំងអស់បានជាសះស្បើយក្នុងរយៈពេល 6 ខែ
ការខូចទ្រង់ទ្រាយស្រាល 2 (1 Varus, 1 Recurvatum)
មិនមានការឆ្លងមេរោគការផ្សាំផលបំណុលឬការបាត់បង់ការកាត់បន្ថយ
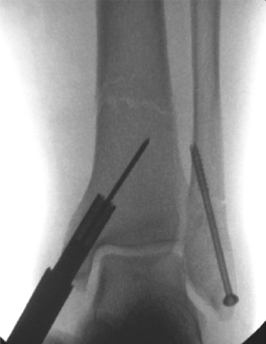
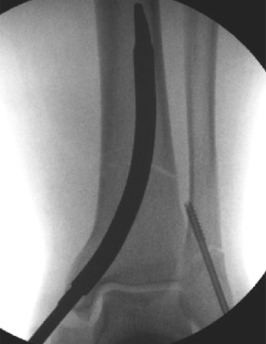
អ្នកជំងឺអាយុ 69 ឆ្នាំ
ប្រភេទនៃការបាក់ឆ្អឹង:
ការបាក់ឆ្អឹងឆ្លងកាត់ការបាក់ឆ្អឹង + បាក់ឆ្អឹងសរសៃ
ភាពស្មុគស្មាញ:
របួសជាលិការទន់
ក្រោយ op:
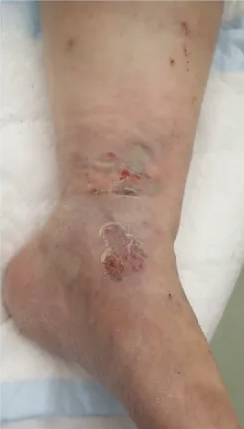
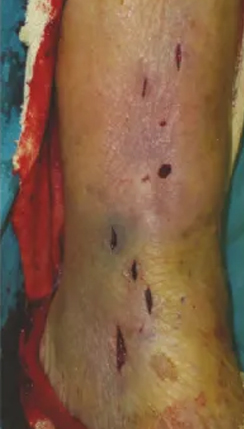
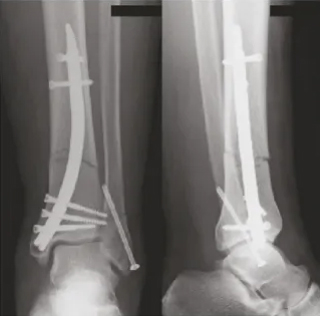
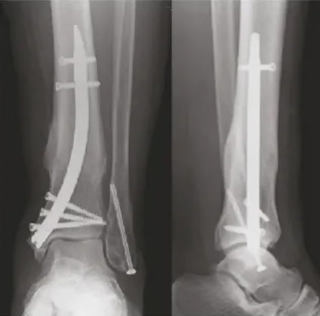
មានតែស្នាមវះតូចចំនួន 6, ការព្យាបាលការព្យាបាលពេញលេញក្នុងរយៈពេល 1 ឆ្នាំ
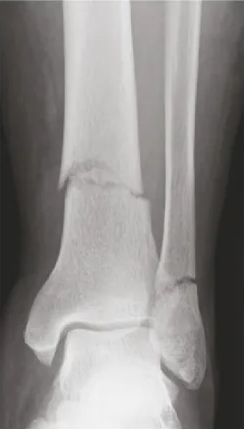
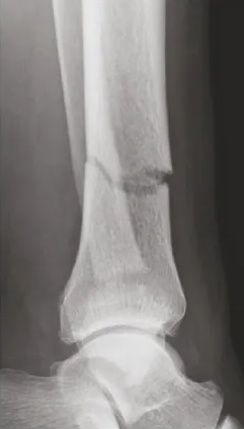
តួលេខទី 3 និង 4:
រូបភាពការងើបឡើងវិញនៃកាំរស្មីនិងក្រោយការវះកាត់
ការចង្អុលបង្ហាញសម្រាប់ DTN
ការសិក្សានេះបានរាប់បញ្ចូលការបាក់ឆ្អឹង AO 43-A និង C1; C2 ក៏ត្រូវបានពិចារណាផងដែរ។ DTNS មានប្រវែង 7 ម។ មនិង 8 ម។ មដែលកំណត់ការដាក់វីសដែលមានលក្ខណៈទូលំទូលាយ។ ការបាក់ឆ្អឹងមានទីតាំង 2-9 សង់ទីម៉ែត្រខាងលើផ្ទៃរាងបញ្ឈរគឺជាបេក្ខជនដ៏ល្អសម្រាប់ការជួសជុលឌីអេឌីអិន។ ការចង្អុលបង្ហាញអាចមានសក្តានុពលដល់ការបាក់ឆ្អឹង AO 42 ។
អនុវត្តចំពោះ AO 43-a, C1, ពិចារណាពង្រីកទៅ C2 និង 42
លទ្ធផលល្អបំផុតសម្រាប់ការបាក់ឆ្អឹង 2-9 សង់ទីម៉ែត្រពីផ្ទៃរួមគ្នា
ស្ថេរភាពជីវគីមី
ក្រចកដែលបានថយចុះមានអ័ក្សដែលមានរាងខ្ពស់និងវិលវល់ខ្ពស់បើប្រៀបធៀបទៅនឹងចានចាក់សោមជយួននិងក្រចកអ័ព្ទ។ Greenfield et al ។ ធ្វើតេស្តិ៍ជីវឧស្ម័នបង្ហាញថាការប្រើវីសដាច់ឆ្ងាយមួយនៅឌីធីអិនទទួលបាន 60-70% នៃភាពរឹងបង្ហាប់និង 90% នៃការរឹងធូរីបើប្រៀបធៀបទៅនឹងវីសបី។ ចលនាបំណែកបំណែកបាក់បែករបស់ DTN ដែលបានបង្រួមអប្បបរមាក្រោមបន្ទុក។ ក្នុងករណីចំនួន 3 ដែលមិនជាសះស្បើយក្នុងរយៈពេល 3 ខែកត្តារួមមានការខូចខាតជាលិការទន់ការពង្រីកមធូលែនទីតាំងបាក់ឆ្អឹងនិងជំងឺពុកឆ្អឹង។ ចាប់តាំងពី DTNS មានទំហំតែ 3 ទំហំនិងការជួសជុលដែលនៅសេសសល់ត្រូវបានកំណត់ចំពោះវីសចំនួន 3 ពួកគេអាចផ្តល់នូវស្ថេរភាពមិនគ្រប់គ្រាន់នៅលើប្រឡាយធំទូលាយឬឆ្អឹងពូកែ។ ការទម្ងន់ដំបូងគួរតែត្រូវបានខិតជិតដោយប្រុងប្រយ័ត្នក្នុងករណីបែបនេះ។
ខ្ពស់ជាងការចាក់សោចាននិងក្រចកអង់តែឆ្អឹង
យុទ្ធសាស្ត្រជួសជុលដែលបានណែនាំ: 2 ប្រូឡូស៊ី + វីសឆ្ងាយ
គុណសម្បត្តិរបស់ DTN
បើប្រៀបធៀបទៅនឹងស្លាកចាក់សោរក្រចកដែលមិនសូវមានការខូចខាតតិចតួចជាពិសេសសមស្របសម្រាប់អ្នកជំងឺវ័យចំណាស់និងអ្នកដែលមានរបួសជាលិកាទន់ធ្ងន់ធ្ងរពីការប៉ះទង្គិចថាមពលខ្ពស់។ នៅក្នុងការសិក្សានេះ DTNS ត្រូវបានបញ្ចូលតាមរយៈការវះតូចៗតូចតែ 6 ប៉ុណ្ណោះដោយមិនមានផលវិបាកជាលិកាទន់ទេ។ នីតិវិធីមិនតម្រូវឱ្យមានការបត់បែនជង្គង់កាត់បន្ថយហានិភ័យនៃការបាត់បង់ការកាត់បន្ថយនិងធ្វើឱ្យវាសមស្របសម្រាប់អ្នកជំងឺដែលមានចលនាជង្គង់មានកំណត់ (ឧទាហរណ៍ការរលាកសន្លាក់កូនឬក្រោយជង្គង់) ឬក្រោយត្នោត) ។
រាតត្បាតតិចតួចបំផុតសមស្របសម្រាប់អ្នកជំងឺរបួសវះកាត់និងថាមពលខ្ពស់
មិនត្រូវការការបត់ជង្គង់ដែលត្រូវការសមស្របសម្រាប់ការចល័តជង្គង់មានកំណត់ទេ
ហានិភ័យនិងការប្រុងប្រយ័ត្នខាងការវះកាត់
ហានិភ័យរួមមានការរងរបួសដល់ការបាក់ឆ្អឹងមសាច់ដុំក្រោយខ្នងក្រោយខ្នង។ ការបាក់ឆ្អឹង Malleolol Medial Medial អាចត្រូវបានព្យាបាលដោយខ្សែរខ្សែដៃដែលមានប្រសិទ្ធិភាព, ចាន, ឬការជួសជុលខាងក្រៅ។
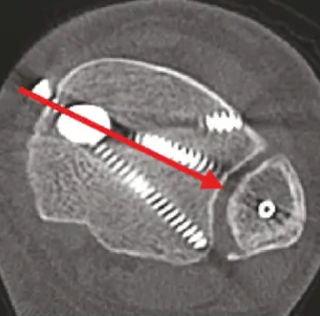
ការយកចិត្តទុកដាក់ត្រូវតែយកទៅជៀសវាងការជ្រៀតចូលវីសចូលទៅក្នុងស្នាមរន្ធសរសៃឈាម។ ឧបករណ៍កំណត់ទីតាំងអាចបណ្តាលឱ្យការបង្វិលក្រោយនៃឌីអេសធីដោយសារតែទំងន់របស់វា។ លៃតម្រូវវីសទីពីរដើម្បីចង្អុលឆ្ពោះទៅរកសរសៃឈាមវ៉ែនតា (រូបភាពទី 4 ស៊ី) ។ផលវិបាកដែលអាចកើតមាន:
ការរងរបួសជីវសាស្ត្រក្រោយការបាក់ឆ្អឹង Malleolol
ការគ្រប់គ្រង:
ក្រុមតន្រ្តីភាពតានតឹង, ចាន, ឬអ្នកផ្គត់ផ្គង់ខាងក្រៅ
ទិសដៅវីសនិងទំងន់នៃការដាក់ទីតាំងត្រូវការការយកចិត្តទុកដាក់ក្នុងការយកចិត្តទុកដាក់
ការប្រៀបធៀបគ្លីនិក
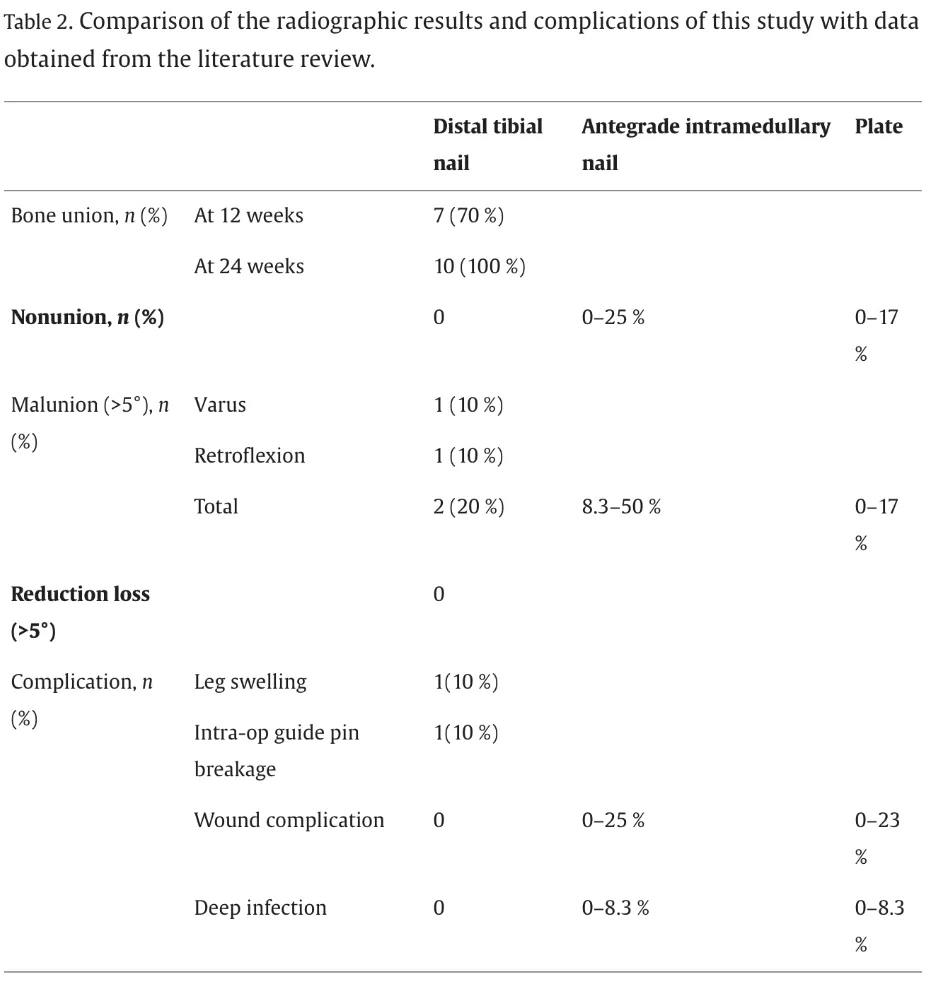
អត្រាការប្រាក់មិនមែនសម្រាប់ក្រចកអង់តែនគឺ 0-25% និង 8,3-50% រៀងគ្នា; សម្រាប់ការចាក់សោចាន, 0-17% និង 0-17% ។ នៅក្នុងការសិក្សានេះករណីទាំងអស់ទទួលបានសហជីពហើយមានតែ 20% ប៉ុណ្ណោះដែលមានការខូចទ្រង់ទ្រាយ> 5 អង្សារបើប្រៀបធៀបនឹងអត្រាការប្រពៃណី។ នៈការឆ្លងមេរោគគឺ 0-23% សម្រាប់បន្ទះចាក់សោរ; ការបង្ករោគយ៉ាងជ្រៅគឺ 0-23% និង 0-8,3% រៀងគ្នា។ ការសិក្សានេះមិនបានរាយការណ៍ពីផលវិបាកជាលិការទន់ដែលធ្វើឱ្យប្រសើរឡើងនូវជម្មើសជំនួសរបស់ជម្មើសជំនួសនោះទេ។
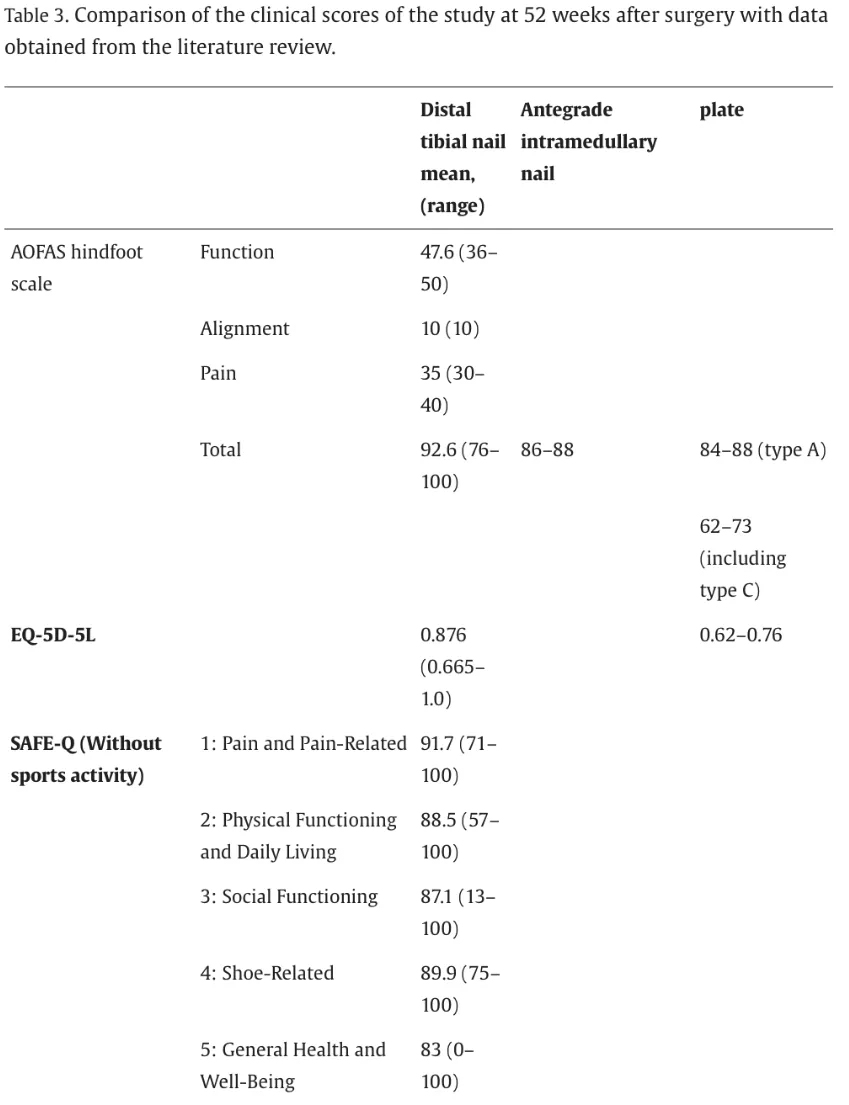
AOFAS ទទួលបានពិន្ទុសម្រាប់ក្រចកអ័ព្ទ: 86-88 (ប្រភេទក), 73 (ប្រភេទ C); ចាក់សោចាន: 84-88 (ប្រភេទក)
ការសិក្សានេះ: AOFAS ជាមធ្យម: 92.6
EQ-5D-5D: ចាក់សោចានចាក់សោ: 0.62-0.76; ការសិក្សានេះ: 0.876
HADY-Q (អ្នកជំងឺជើងនិងកជើង): 67-75; ការសិក្សានេះ: 83-91.7 (តារាងទី 3)
អត្រាសហជីពអត្រាខូចទ្រង់ទ្រាយនិងអត្រានៃការឆ្លងមេរោគដែលធ្វើឱ្យប្រសើរជាងវិធីសាស្ត្រប្រពៃណី
ពិន្ទុមុខងារ (AOFAS, EQ-5D-5D-5D, Safe-Q Seface-Q បង្ហាញលទ្ធផលល្អបំផុត
សរុបសេចក្ដីមក DTN ផ្តល់នូវគុណសម្បត្តិលើចានចាក់សោរនិងក្រចក intouthullary ដែលមាន intouthullary ហើយតំណាងឱ្យដំណោះស្រាយដ៏មានប្រសិទ្ធិភាពសម្រាប់ការព្យាបាលការបាក់ឆ្អឹងដ៏លំបាក។
DTN មានការទទួលខុសត្រូវតិចតួចបំផុតស្ថិរភាពខ្ពស់និងការងើបឡើងវិញយ៉ាងឆាប់រហ័ស
វាគឺជាជំរើសដ៏មានតម្លៃចំពោះការព្យាបាលបែបបុរាណនិងការផ្សព្វផ្សាយដែលមានតម្លៃ
Yamakawa y, uehara t, shigemoto k, et al ។ លទ្ធផលបឋមនៃស្ថេរភាពនៃការបាក់ឆ្អឹង Tibia ដែលមានភាពវង្វេងស្មារតីដែលមានភាពវង្វេងស្មារតីដែលមានភាពស្ងប់ស្ងាត់: ការសិក្សាករណី Myence Maser Mantecenter [j] ។ ការរងរបួស, 2024: 111634.
创伤骨科智能科技创伤骨科智能科技។ (2024 年 12 年 31 日) ។ 胫骨远端髓内钉突破胫骨远端骨折的治疗 [微信公众号文章] ។ 创伤骨科智能科技创伤骨科智能科技។ https://mp.weixin.q.com/s/9uqqvj0eaee4bkzg2u4u4nq8q (ចូលប្រើ: 2025 年06月07日)